131号 WINTER 目次を見る
■目 次
■はじめに
抜歯やインプラントの手術後に遭遇する知覚麻痺は、日常臨床の中で起こり得る「偶発事故」のようなものといえる。しかしながら、いざ発現するとこの症状を改善させ、患者の笑顔を取り戻すことはきわめて困難であることだといえる。
ここで、この知覚伝達のメカニズムは「如何なるものなのか?」を考えてみると、知覚刺激の伝達は細胞内外のKイオン、Naイオンチャンネルの「活動電位」によって、抹消から中枢へと伝播する。組織構造的にこの神経線維は、髄鞘・内膜・周膜・上膜に被包されていて、神経線維の数は、数千から数万本の束となって構成されている(下歯槽神経の場合は数万本となる)(図1)。
麻痺は器質的または機能的な神経の「活動電位」の伝導障害であるとされ、麻痺症状はこれらに障害や損傷がある状態であり、外的刺激によって容易に破壊される。
症状の重さによってその知覚麻痺の状態は異なり、重症度の高いほうから以下に示す。
①広範囲の触覚・痛覚の脱失…神経完全断裂(図2)
②小範囲な触覚・痛覚の脱失または鈍麻…部分的神経断裂(図3)
③異感覚・錯感覚(ぴりぴり感)…軸索(神経線維)断裂(図4)
④知覚鈍麻…一過性伝導障害(図5)
重症度の高いものは、神経再縫合術や神経移植などが必要になり、組織的にも「ワーラー変性*」や「瘢痕化」により完全に回復させるのが困難なケースとなる。
<*ワーラー変性は、神経線維の断端遠位部から軸索が腫大し、その後に萎縮して断片化する病態>
-
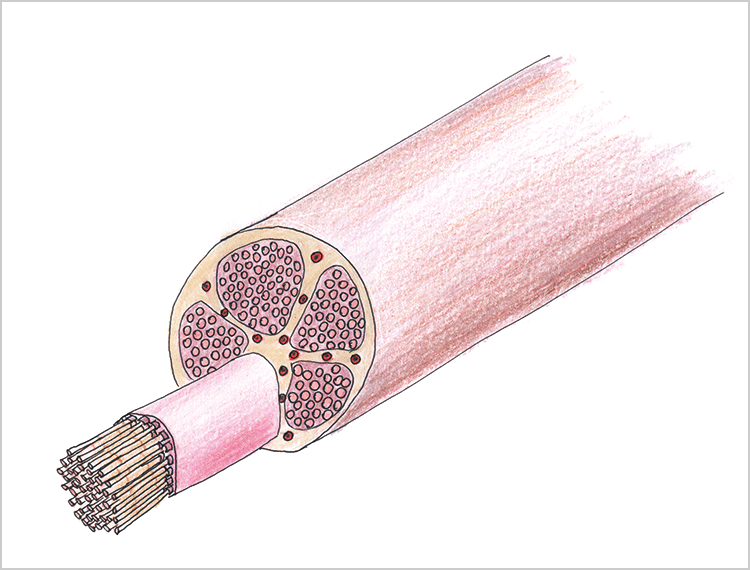
図1 神経組織図 -

図2 神経完全断裂-
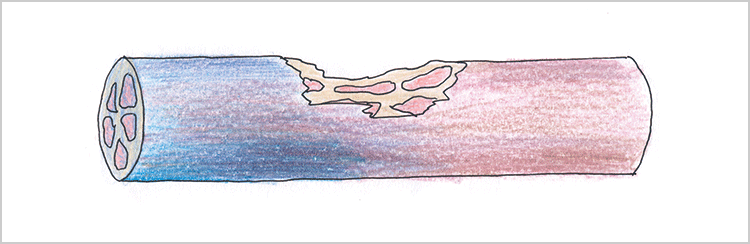
図3 部分的神経断裂
-
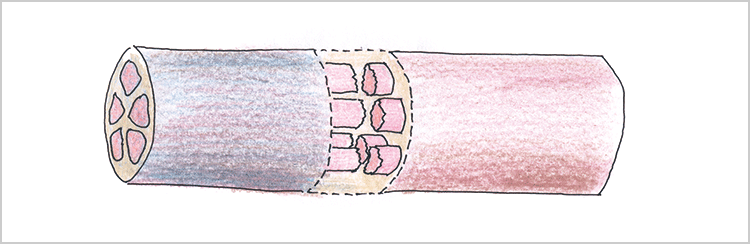
図4 軸索断裂(神経線維断裂) -

図5 一過性伝導障害
一般的に多いケースが、伝導障害や軸索断裂で組織活性を行うことで完全回復に近い状態にまで改善されると思われる。
従来、この知覚麻痺治療の方法としては、
①VB12やATP製剤などの投与を行う薬物療法
②温冷刺激による温庵法
③赤外線光線の照射
④神経ブロック
⑤レーザー(赤外線など)療法
などである。
また、症状の判定方法は、
・SW知覚検査
・振動覚検査(動的触覚検査…SMV‑5型振動覚計)
・動・静二点識別閾検査
などがある。
しかしながら、最終的には患者本人の主観(感覚)が優先される。SW知覚検査法に近いものになるが、症状を帯グラフのようなもので10段階に表したり、色調の濃淡を10段階ぐらいに表して強さを具体的に表現してもらうと識別しやすい(図6)。
このような知覚麻痺の治療には、LLLT(低出力レーザー照射療法)による賦活化の適応症であると考えられる。
LLLT(Low reactive Level Laser Therapy)とは、人為的にレーザーの出力を弱くすることで、レーザーのエネルギーの密度を低くし、細胞が活性化する層を治療に応用する方法である。
HLLT(High reactive Level Laser Therapy)とは、レーザーの出力を強め、エネルギーの密度を高くし、細胞が不可逆的な変化を示す層を治療に応用する方法で、一般的なレーザー装置の機能である蒸散や切開・凝固などがこれにあたる(図7)。
Er:YAGレーザーについて、その波長は近赤外線でその特徴は、浸入強さが低くかつ水分吸収性が非常に高い。同じ赤外線の波長を持つレーザー装置であるCO2レーザーとの比較では、波長の赤外線(遠赤外線)と水分吸収という特徴は同じであるが、水分吸収率力の低さと浸入強さが強いために患部照射時間を短くしなくてはならない。結果、熱の放散が多くなり活性化が維持されにくいと考えられる(図8)。
このような観点からもEr:YAGレーザーによるLLLTは、組織の侵襲や為害作用の少なさ、そして、治療時における痛みなどの苦痛の少なさから日常の臨床においては、簡易的でかつ、効果的な治療法であるといえるであろう(図9)。
照射方法は、先端チップを取り外し、照射ガイドの光を患部に当て、神経や血管の走行の方へ移動させながら照射するが、その際に痛みにならない距離で照射する。
術式として、参考までに筆者の方法は30mj・10ppsで60秒を1照射とし、1回の治療時に数回繰り返し行っている。この際、ガーゼに水を含ませて患部を濡らしながら行うことで、痛みとレーザー光の散乱を防ぐ。同様に、口腔内からも同じ要領で照射を行う。
照射期間は、照射開始1ヵ月に4回、2ヵ月目に2回、3ヵ月目も2回などのように、断続的であるものの長期に渡って行うことが望ましいと思われる。急激に改善するものではないので治療回数と期間は、比例するものと考えている。
また、改善までの期間とその重症度も比例してくるものといえる。症状が重い場合は、薬物療法など他方法の併用をすべきではないかと思われる。症状が改善されるまでは、可能な限りLLLTを行うことが肝要である。
術式・期間などは、筆者の方法はあくまでも参考程度とし、LLLTの概念である活性化層を効率よく利用していく工夫をしていただきたい。
-

図6 知覚麻痺判定のしかた -
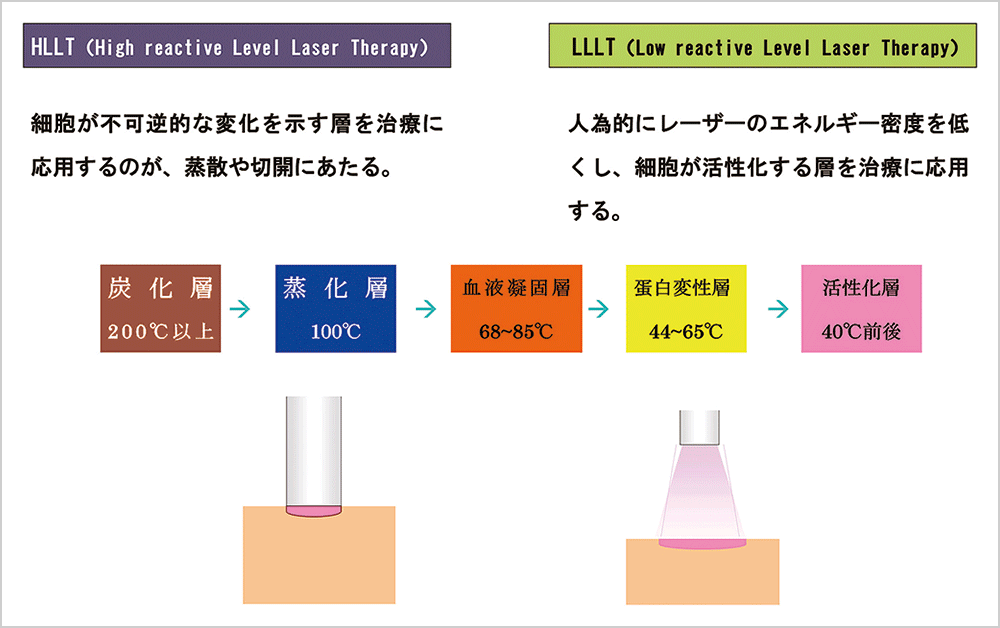
図7 HLLTとLLLTの比較図 -
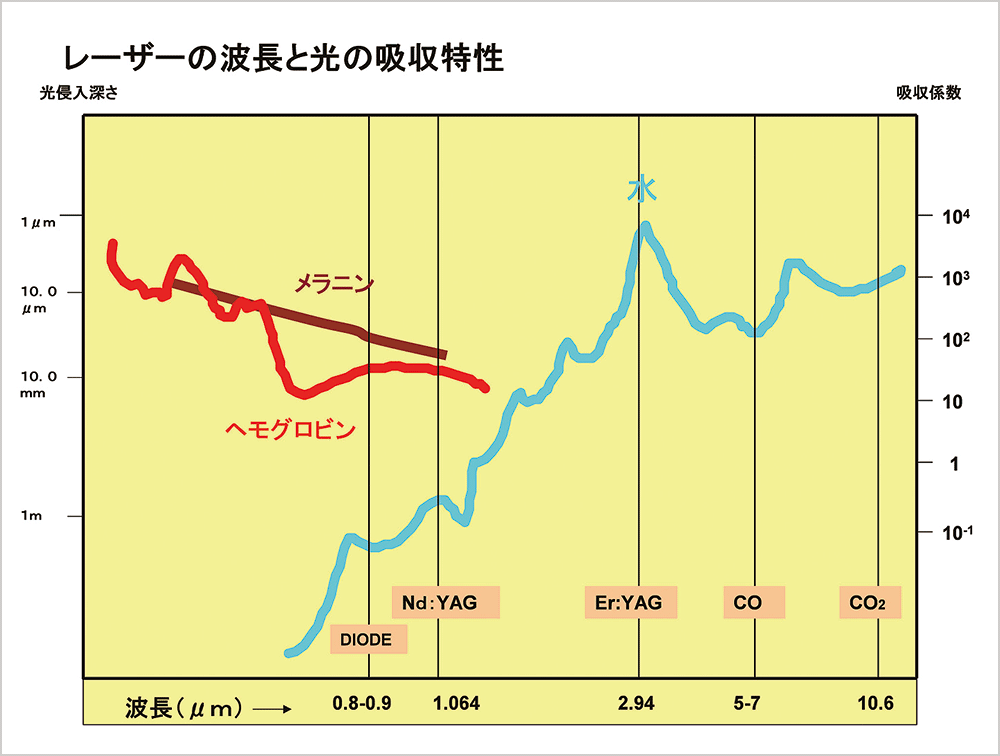
図8 レーザーの波長と光の吸収特 -
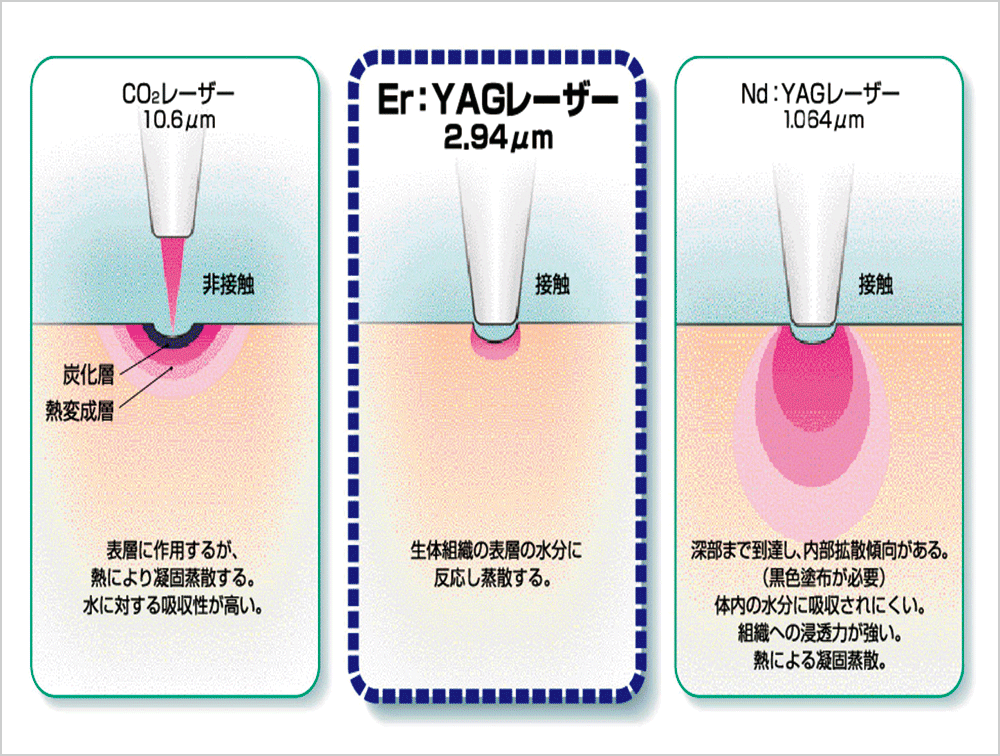
図9
■症例供覧
<症例>(図10~24)
・58歳:男性
・主訴: 7の違和感(水平埋伏智歯による圧迫)
・既往歴:心疾患・高血圧症・不整脈(心房細動)
・服用薬:コニール®・ジゴシン®・バイアスピリン®・オルメテック®・パナルジン®
・家族歴:なし
・X線所見:左側水平埋伏智歯と下歯槽管が近接している
・主治医に対診依頼し、常用薬の停止と麻酔時の注意事項
の指示を仰ぎ、エピネフリンに関しては特別な指示はなく通法どおりで問題なしとのことであった。
<術中>
静脈路の確保と抗生剤ドイル®1gの点滴静注を行い、術前3日前よりバイアスピリンの服用停止を指示。
モニター管理下において、局所麻酔下で行った(下顎孔伝達麻酔と臼後三角周辺の浸潤麻酔)。
術中、歯冠部を取り除いたところで出血と、血圧の上昇を観たために中止をした。
1ヵ月後に、同様の対応にて歯根部の抜歯を行う。ただし、抗生剤は、セフェム系のロセフィン®1gを変更投与した。
歯根部を取り出す時に、異常疼痛を訴えたために麻痺を予測できた。下歯槽管からの剥離は、Er:YAGレーザーの振動によって剥離させ、抜歯することが可能となった。
抜歯の翌日から麻痺感が認められたが、左右差は指圧によって感じるとの訴えであった。
抜歯後の消炎処置を優先させ、術後2週間後からLLLTとVB12の投与を開始した。
薬物投与期間は、断続的に2ヵ月まで行い、その後はLLLTのみを続けた。3ヵ月半経過時に患者の方から「痺れはもう良くなった」との言葉を聞くことができた。
麻痺出現より、4度の照射療法で改善することができた。
その後、2ヵ月後に5度目の照射を行った。ほぼ完全に近い状態にまで回復している。
Er:YAGレーザーによるLLLTの効果であると思われる。他2症例インプラント術後の麻痺症例があるが、同様に完全回復に近い状態になっている。
-
図10 術前口腔内写真 -
-
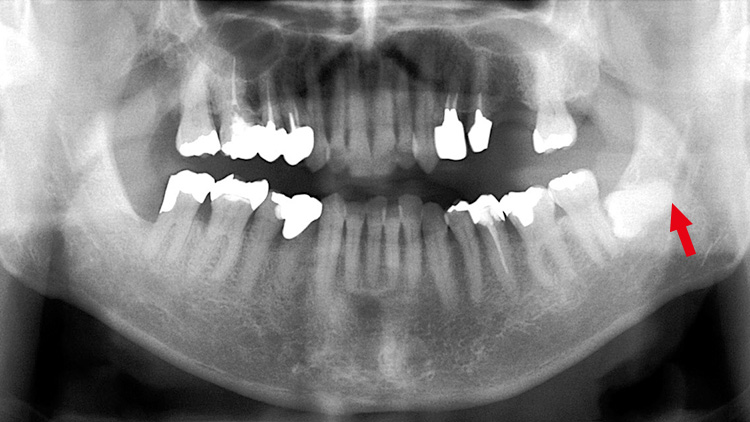
図11 術前パントモ -
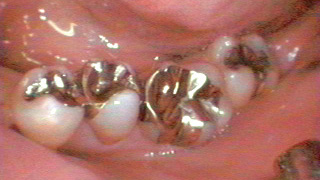
図12 術前口腔内(局所)
-
-
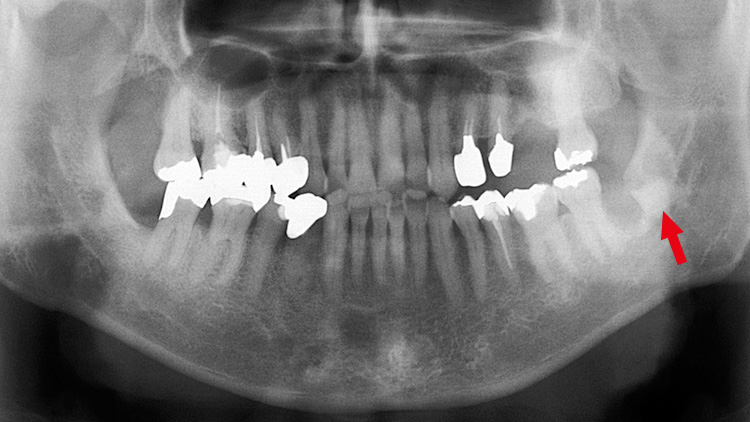
図13 中止直後のパントモ -
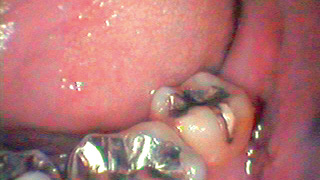
図14 2回目術前口腔内(約1ヵ月経過) -
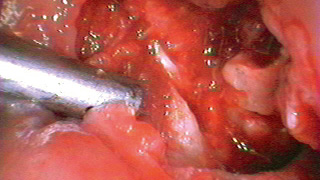
図15 2回目術中 -
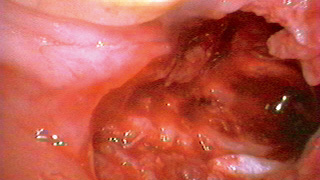
図16 抜歯窩 -
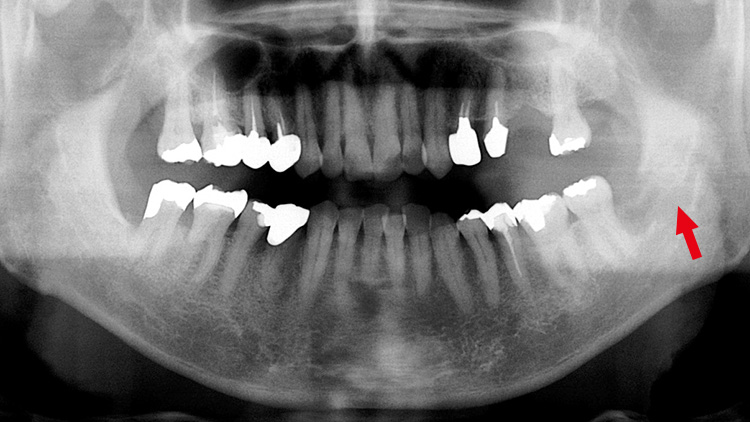
図17 術後X線 -
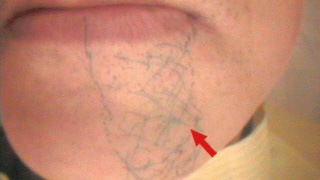
図18 麻痺出現時 Er:YAGレーザー照射開始 -
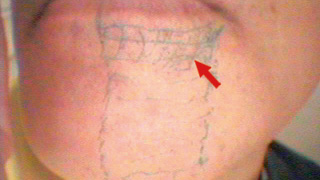
図19 Er:YAGレーザー照射2week後 -
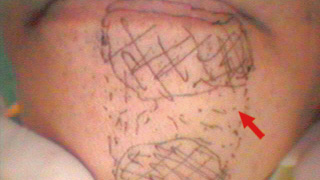
図20 Er:YAGレーザー照射1ヵ月後 -
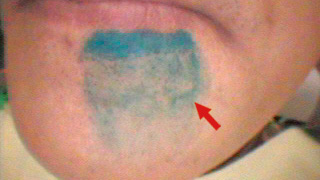
図21 Er:YAGレーザー照射2ヵ月後 -
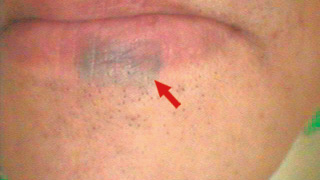
図22 Er:YAGレーザー照射3ヵ月後 -
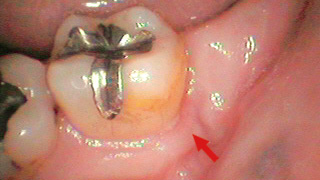
図23 術後3ヵ月半後 口腔内 -
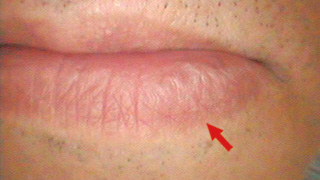
図24 術後5ヵ月半後
■おわりに
今回、「Er:YAGレーザーによるLLLTの効果」と題して知覚麻痺について報告させていただいた。
Er:YAGレーザーの保険適応部分は、現在のところ硬組織のみで、う蝕歯無痛的窩洞形成加算である。しかし、実際には、歯周・歯内・外科・インプラント・審美にまで応用されている。本症例のように、発想を変えてみれば有意義なEr:YAGレーザーの臨床利用になるのではないかと思う。
- 1) 柴原孝彦:日常臨床で遭遇する知覚麻痺. ザ・クインテッセンスvol.Ⅱ no.7, 8, 9. 2008.
- 2) 2)高崎義人:神経麻痺にどう対応するか(症状と患者に対する説明)第6章2. 全身管理からトラブル予防まで. 瀬戸晥一・野間弘康・香月 武・上田 実:編集委員. 別冊クインテッセンス. 口腔外科 YEAR BOOK. 一般臨床家、口腔外科医のための口腔外科ハンドマニュアル.
他の記事を探す
モリタ友の会
セミナー情報
会員登録した方のみ、
限定コンテンツ・サービスが無料で利用可能
オンラインカタログでの製品の価格チェックやすべての記事の閲覧、臨床や経営に役立つメールマガジンを受け取ることができます。
商品のモニター参加や、新製品・優良品のご提供、セミナー優待割引のある、もっとお得な有料会員サービスもあります。































